Espondilitis Anquilosante: Síntomas, Diagnóstico y Tratamiento de una Enfermedad Inflamatoria Crónica
oncoespecializados.com • 29 de agosto de 2025
Espondilitis Anquilosante
La espondilitis anquilosante es una enfermedad inflamatoria crónica que afecta principalmente la columna vertebral y las articulaciones sacroilíacas. Con el tiempo, esta inflamación puede provocar la fusión de las vértebras, lo que resulta en una pérdida de movilidad y una postura encorvada. Es una enfermedad autoinmune de origen multifactorial que afecta principalmente a hombres jóvenes, aunque también puede presentarse en mujeres y personas de diferentes edades.
El diagnóstico de esta patología suele retrasarse debido a la naturaleza progresiva de sus síntomas, lo que puede generar complicaciones en la calidad de vida del paciente si no se detecta y trata a tiempo. A pesar de que no existe una cura definitiva, los avances en la medicina han permitido desarrollar tratamientos eficaces para controlar la inflamación y mejorar la funcionalidad del paciente.
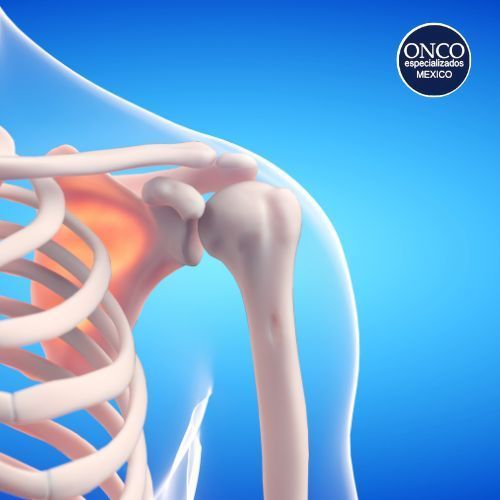
¿Qué es la espondilitis anquilosante?
La espondilitis anquilosante es una forma de artritis inflamatoria que afecta principalmente las articulaciones de la columna vertebral y la pelvis. La inflamación en estas áreas genera dolor y rigidez, lo que con el tiempo puede ocasionar la osificación de los ligamentos y tendones, provocando la fusión de las vértebras y limitando la movilidad del paciente. Se clasifica dentro del grupo de enfermedades conocidas como espondiloartropatías, que también incluyen patologías como la artritis psoriásica y la artritis reactiva. Su progresión es variable, y algunos pacientes pueden presentar formas leves, mientras que otros desarrollan una discapacidad severa.
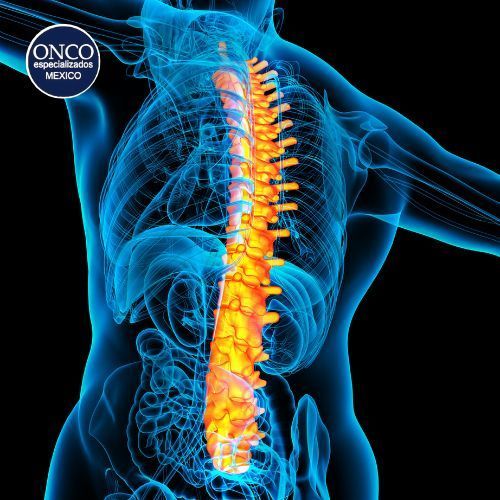
Causas y factores de riesgo
Aunque la causa exacta de la espondilitis anquilosante no se ha determinado con precisión, se sabe que tiene un fuerte componente genético. El factor de riesgo más importante es la presencia del antígeno HLA-B27, un marcador genético que está presente en un alto porcentaje de pacientes con la enfermedad. Sin embargo, no todos los portadores de este antígeno desarrollan la patología, lo que sugiere la participación de otros factores ambientales y del sistema inmunológico en su aparición.
Entre los factores de riesgo más relevantes se encuentran la genética, ya que la presencia del HLA-B27 aumenta significativamente el riesgo de padecer la enfermedad. Además, el sexo y la edad son determinantes, pues la espondilitis anquilosante es más frecuente en hombres jóvenes, con un inicio habitual entre los 15 y 35 años. También se han identificado factores ambientales como algunas infecciones, que podrían desempeñar un papel en la activación del sistema inmunológico en individuos genéticamente predispuestos.

Síntomas y manifestaciones clínicas
Los síntomas de la espondilitis anquilosante pueden ser inicialmente leves y progresar con el tiempo. Uno de los principales signos es el dolor lumbar inflamatorio, que suele empeorar en reposo y mejorar con el movimiento. Esta característica lo diferencia del dolor mecánico típico de otras patologías de la columna. A medida que la enfermedad avanza, la rigidez matutina se vuelve más notoria y prolongada, afectando la calidad de vida del paciente.
El dolor y la rigidez en la zona lumbar y glútea son los síntomas más comunes, especialmente en las mañanas o después de periodos de inactividad. A medida que la inflamación avanza, se produce una limitación progresiva de la movilidad de la columna vertebral debido a la fusión de las vértebras, lo que puede llevar a una postura encorvada irreversible. En algunos casos, se presenta dolor torácico y dificultad para expandir el tórax, causado por la inflamación de las articulaciones costovertebrales. La fatiga crónica es otro síntoma frecuente, ya que el proceso inflamatorio constante afecta el metabolismo y la energía del paciente. También pueden afectarse otras articulaciones como caderas, rodillas y hombros, lo que puede generar dificultades adicionales en la movilidad. En algunos casos, la enfermedad se manifiesta con inflamación ocular o uveítis anterior, una afección que causa enrojecimiento, dolor ocular y visión borrosa. En fases avanzadas, la enfermedad puede comprometer otros órganos como el corazón, los pulmones y los riñones, aumentando el riesgo de complicaciones sistémicas.

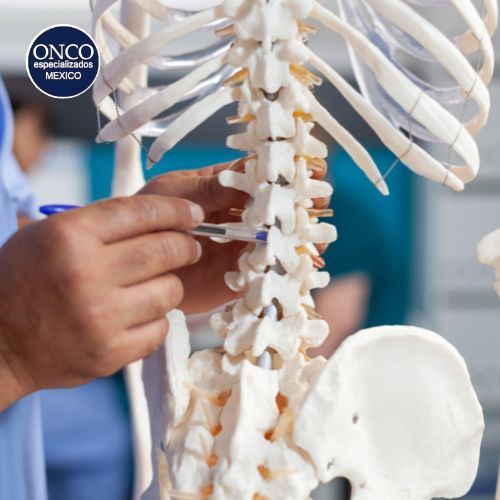
Diagnóstico: Cómo se detecta la espondilitis anquilosante
El diagnóstico de la espondilitis anquilosante se basa en la evaluación clínica del paciente, junto con estudios de imagen y pruebas de laboratorio. El médico reumatólogo suele sospechar la enfermedad cuando un paciente joven presenta dolor lumbar inflamatorio persistente durante más de tres meses, acompañado de rigidez matutina y mejoría con el ejercicio. La exploración física puede revelar una disminución en la movilidad de la columna vertebral y la presencia de sensibilidad en las articulaciones sacroilíacas.
Las pruebas de imagen, como la radiografía de pelvis, permiten identificar cambios estructurales en las articulaciones sacroilíacas, como erosiones o fusión ósea. Sin embargo, en etapas tempranas de la enfermedad, estos cambios pueden no ser visibles, por lo que la resonancia magnética se ha convertido en una herramienta fundamental para detectar inflamación en estas articulaciones antes de que ocurran alteraciones estructurales irreversibles. En cuanto a las pruebas de laboratorio, la determinación del antígeno HLA-B27 es útil en el diagnóstico, aunque no es concluyente, ya que algunos pacientes con espondilitis anquilosante pueden no ser portadores de este marcador. Además, los niveles elevados de reactantes de fase aguda como la proteína C reactiva y la velocidad de sedimentación globular pueden indicar la presencia de inflamación, aunque no son específicos de la enfermedad.
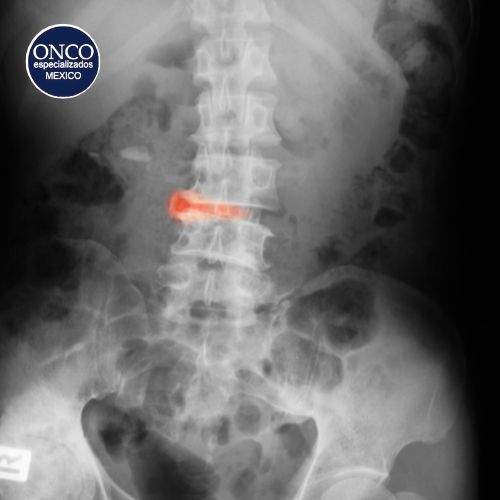
Diferencias entre espondilitis anquilosante y otras enfermedades reumatológicas
La espondilitis anquilosante debe diferenciarse de otras enfermedades reumatológicas que pueden presentar síntomas similares, como la artritis reumatoide, la artritis psoriásica y la espondiloartritis axial no radiográfica. A diferencia de la artritis reumatoide, que afecta principalmente las articulaciones periféricas y se presenta con inflamación simétrica de las manos y pies, la espondilitis anquilosante compromete principalmente la columna vertebral y las articulaciones sacroilíacas. En cuanto a la artritis psoriásica, esta se asocia a lesiones cutáneas características de la psoriasis y puede afectar tanto la columna como las articulaciones periféricas. Por otro lado, la espondiloartritis axial no radiográfica es una forma temprana de la enfermedad en la que no se observan alteraciones óseas en las radiografías, pero la inflamación puede detectarse mediante resonancia magnética.

Complicaciones y evolución de la enfermedad
Si no se trata adecuadamente, la espondilitis anquilosante puede provocar complicaciones graves a largo plazo. La fusión progresiva de las vértebras puede llevar a una postura encorvada irreversible, conocida como cifosis. La limitación de la movilidad torácica puede afectar la capacidad respiratoria, aumentando el riesgo de infecciones pulmonares. Otras complicaciones incluyen la afectación cardiovascular, con inflamación de la aorta y aumento del riesgo de enfermedad cardíaca.

Tratamiento y manejo de la espondilitis anquilosante
El tratamiento de la espondilitis anquilosante se basa en el control de la inflamación y la preservación de la movilidad articular. Los antiinflamatorios no esteroides son la primera línea de tratamiento, ya que ayudan a reducir el dolor y la rigidez. En pacientes con enfermedad activa, los fármacos biológicos como los inhibidores del factor de necrosis tumoral han demostrado ser eficaces en la reducción de la inflamación. Además del tratamiento farmacológico, la fisioterapia desempeña un papel fundamental en la prevención de la rigidez y el mantenimiento de la movilidad.
Pronóstico y calidad de vida del paciente
El pronóstico de la espondilitis anquilosante varía según la gravedad de la enfermedad y la respuesta al tratamiento. En la actualidad, con un manejo adecuado, muchos pacientes pueden llevar una vida activa y funcional, aunque con ciertas limitaciones. Sin embargo, en aquellos casos donde la enfermedad no es diagnosticada a tiempo o el tratamiento no es efectivo, la progresión de la inflamación puede llevar a una discapacidad significativa, afectando tanto la movilidad como la autonomía del paciente.
Uno de los aspectos más importantes en la evolución de la enfermedad es la adherencia al tratamiento y la práctica constante de ejercicios recomendados por los especialistas. La fisioterapia y la actividad física de bajo impacto ayudan a mantener la flexibilidad y prevenir la rigidez progresiva. La natación, el yoga y el pilates son opciones recomendadas, ya que fortalecen los músculos sin generar un impacto negativo en las articulaciones. También es fundamental adoptar una postura adecuada al dormir y realizar ejercicios de respiración para evitar la restricción de la expansión torácica, una complicación frecuente en la enfermedad avanzada.
El apoyo psicológico y social también juega un papel clave en el bienestar del paciente. Al tratarse de una enfermedad crónica, el impacto emocional puede ser considerable, generando ansiedad y depresión en algunos casos. Contar con una red de apoyo, ya sea en familia, amigos o grupos de pacientes con condiciones similares, puede mejorar la calidad de vida y proporcionar estrategias para afrontar los desafíos diarios.
A pesar de que la espondilitis anquilosante no tiene cura, los avances en la investigación médica han permitido el desarrollo de tratamientos cada vez más eficaces. Los fármacos biológicos han cambiado el panorama del manejo de la enfermedad, logrando una reducción significativa de la inflamación y evitando el daño estructural en muchos pacientes. A medida que la ciencia avanza, se espera que surjan nuevas terapias que puedan mejorar aún más el pronóstico de quienes padecen esta condición.

Conclusión
La espondilitis anquilosante es una enfermedad inflamatoria crónica que afecta principalmente la columna vertebral, generando dolor, rigidez y limitación de la movilidad. Su diagnóstico temprano es fundamental para prevenir complicaciones y mejorar la calidad de vida del paciente. Aunque la enfermedad no tiene cura, existen tratamientos eficaces que permiten controlar la inflamación y mantener la funcionalidad articular.
El manejo integral de la enfermedad incluye el uso de fármacos, la fisioterapia y la actividad física regular. Además, el apoyo emocional y social es crucial para que los pacientes enfrenten los desafíos diarios asociados con esta patología. Con un enfoque adecuado y un tratamiento oportuno, muchas personas con espondilitis anquilosante pueden llevar una vida plena y activa.
La investigación médica continúa avanzando en la búsqueda de nuevas terapias que permitan mejorar el pronóstico de la enfermedad. La detección temprana y el seguimiento adecuado con un especialista en reumatología son clave para garantizar el bienestar de quienes padecen esta condición.