Osteoporosis Postmenopáusica: Claves para su Prevención y Tratamiento
Onco Especializados • 26 de septiembre de 2025
Osteoporosis Postmenopáusica
¿Qué es la osteoporosis postmenopáusica?
La osteoporosis postmenopáusica es una enfermedad esquelética crónica que afecta principalmente a mujeres después de la menopausia. Se caracteriza por una disminución progresiva de la densidad mineral ósea, lo que hace que los huesos se vuelvan frágiles y susceptibles a fracturas. La menopausia provoca un descenso en los niveles de estrógenos, una hormona clave en la regulación del metabolismo óseo, lo que acelera la pérdida ósea. Esta enfermedad representa un problema de salud pública, ya que es la principal causa de fracturas en mujeres mayores de 50 años.
Aunque la osteoporosis no produce síntomas evidentes en sus primeras etapas, su manifestación más grave ocurre con la aparición de fracturas en la columna vertebral, la cadera y la muñeca. Estas fracturas pueden comprometer la calidad de vida de las pacientes, limitando su movilidad y aumentando la mortalidad en los casos más severos. Dado que la osteoporosis es una enfermedad silenciosa, su detección temprana es fundamental para prevenir sus complicaciones.
Causas y factores de riesgo
La osteoporosis postmenopáusica tiene múltiples factores de riesgo, entre los cuales la deficiencia de estrógenos es el más relevante. A medida que los ovarios dejan de producir esta hormona, el equilibrio entre la resorción ósea y la formación ósea se altera, favoreciendo la pérdida de masa ósea. Sin embargo, no todas las mujeres postmenopáusicas desarrollan osteoporosis, lo que sugiere la influencia de otros factores genéticos y ambientales.
El envejecimiento es otro factor clave, ya que con la edad disminuye la capacidad del cuerpo para formar nuevo tejido óseo. La predisposición genética también juega un papel importante, ya que las mujeres con antecedentes familiares de osteoporosis tienen mayor riesgo de padecer la enfermedad. Otros factores incluyen un bajo consumo de calcio y vitamina D, la inactividad física, el tabaquismo y el consumo excesivo de alcohol. Asimismo, algunas enfermedades crónicas como la artritis reumatoide, la insuficiencia renal crónica y los trastornos endocrinos pueden contribuir al desarrollo de la osteoporosis.

Fisiopatología: Cómo afecta la menopausia a los huesos
La remodelación ósea es un proceso dinámico en el que los osteoclastos eliminan el tejido óseo viejo y los osteoblastos generan nuevo hueso. En condiciones normales, este proceso se encuentra en equilibrio. Sin embargo, tras la menopausia, la disminución de los estrógenos acelera la actividad de los osteoclastos, lo que conduce a una mayor resorción ósea y una reducción en la densidad mineral ósea.
Los estrógenos desempeñan un papel fundamental en la inhibición de la resorción ósea. Su déficit altera la comunicación entre las células óseas, promoviendo un mayor desgaste del tejido óseo y reduciendo la producción de matriz ósea nueva. Esta desregulación provoca una disminución en la resistencia ósea y un aumento en la fragilidad, lo que facilita la aparición de fracturas con mínimos traumatismos.

Síntomas y signos clínicos de la osteoporosis
En sus primeras etapas, la osteoporosis postmenopáusica es asintomática, lo que dificulta su detección temprana. La mayoría de las pacientes no son conscientes de su condición hasta que sufren una fractura. Las fracturas vertebrales pueden pasar desapercibidas, pero con el tiempo provocan dolor crónico en la espalda, pérdida de estatura y deformidades en la columna.
Las fracturas de cadera son las más graves y pueden comprometer significativamente la movilidad de la paciente. La recuperación de una fractura de cadera suele ser prolongada y puede requerir cirugía, rehabilitación y cuidados a largo plazo. Además, las fracturas en la muñeca suelen presentarse después de caídas leves y pueden afectar la funcionalidad de la mano.
Diagnóstico: Cómo se detecta la osteoporosis postmenopáusica
El diagnóstico de la osteoporosis se basa en la medición de la densidad mineral ósea mediante la absorciometría de rayos X de energía dual (DXA o DEXA), una prueba que permite evaluar la densidad ósea en la columna lumbar, la cadera y el antebrazo. Un resultado de T-score menor a -2.5 indica osteoporosis, mientras que valores entre -1 y -2.5 sugieren osteopenia, una condición previa a la osteoporosis en la que la densidad ósea ya está disminuida pero aún no se han producido fracturas.
Además de la densitometría ósea, el médico puede solicitar análisis de sangre y orina para descartar otras enfermedades que afectan el metabolismo óseo. Estos estudios pueden incluir niveles de calcio, fósforo, vitamina D, hormona paratiroidea y marcadores de resorción ósea.
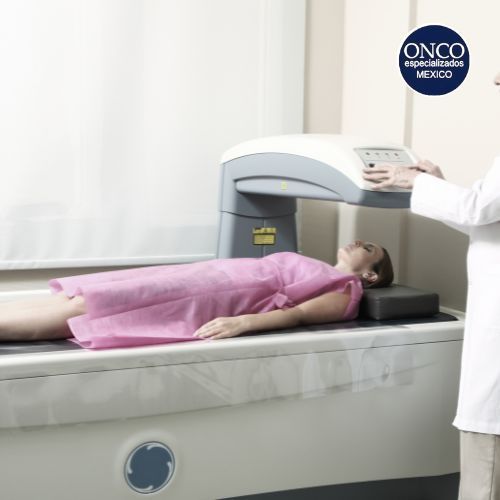
Complicaciones y consecuencias de la osteoporosis
La complicación más grave de la osteoporosis postmenopáusica es la fractura ósea. Las fracturas vertebrales pueden provocar dolor crónico, pérdida de altura y deformidad progresiva de la columna. La fractura de cadera es una de las principales causas de discapacidad en mujeres mayores y está asociada con una alta mortalidad dentro del primer año después de la lesión.
Además del impacto físico, la osteoporosis puede generar consecuencias psicológicas y emocionales. Muchas pacientes desarrollan miedo a las caídas, lo que las lleva a limitar su actividad física y su vida social, favoreciendo el aislamiento y la depresión.
Tratamiento y manejo de la osteoporosis postmenopáusica
El tratamiento de la osteoporosis tiene como objetivo reducir el riesgo de fracturas y mejorar la calidad de vida de las pacientes. Existen diferentes estrategias terapéuticas que incluyen cambios en el estilo de vida, suplementos nutricionales y tratamiento farmacológico.
El ejercicio físico regular es fundamental para fortalecer los huesos y mejorar el equilibrio, reduciendo el riesgo de caídas. Se recomienda la actividad física con carga, como caminar, bailar y levantar pesas, además de ejercicios de resistencia y equilibrio para mejorar la postura y la coordinación.
La dieta también juega un papel importante en la prevención de la osteoporosis. Es esencial garantizar una ingesta adecuada de calcio y vitamina D para mantener la salud ósea. En algunos casos, pueden ser necesarios suplementos de calcio y vitamina D, especialmente en mujeres con deficiencias documentadas.
En cuanto al tratamiento farmacológico, los bifosfonatos son los fármacos más utilizados, ya que inhiben la resorción ósea y reducen el riesgo de fracturas. Otras opciones incluyen los moduladores selectivos de los receptores de estrógenos, la terapia hormonal sustitutiva en casos seleccionados y los anticuerpos monoclonales como el denosumab, que bloquea la acción de los osteoclastos. En pacientes con osteoporosis severa, el teriparatide, un análogo de la hormona paratiroidea, puede estimular la formación ósea.

Prevención de la osteoporosis postmenopáusica
La prevención es la estrategia más eficaz para reducir el impacto de la osteoporosis en la población femenina. Adoptar hábitos saludables desde la juventud, como una alimentación rica en calcio y vitamina D, evitar el tabaquismo y el consumo excesivo de alcohol, y mantener una rutina de ejercicio regular, puede ayudar a preservar la densidad ósea a lo largo de la vida.
El monitoreo periódico de la densidad ósea en mujeres con factores de riesgo es fundamental para detectar la enfermedad en etapas tempranas y prevenir sus complicaciones. Además, la educación sobre la importancia de la salud ósea puede fomentar la adopción de medidas preventivas antes de que se manifiesten las fracturas.

Conclusión
La osteoporosis postmenopáusica es una enfermedad silenciosa que puede tener un impacto significativo en la calidad de vida de las mujeres. Su prevención, diagnóstico y tratamiento temprano son fundamentales para reducir el riesgo de fracturas y mantener la independencia funcional en la edad adulta. La combinación de una alimentación adecuada, ejercicio físico regular y un tratamiento médico personalizado puede ayudar a preservar la salud ósea y garantizar un envejecimiento saludable y activo.